足の痛みについて
 足は体全体の負荷が大きくかかる部位です。些細な怪我であっても適切に対処しないと、負荷がかかりやすくなってしまい、多くの障害を招いてしまう危険性があります。治療後は動作改善を目的としたリハビリテーションを行う必要があり、全身のバランスが崩れないように、総合的なアプローチを行うことが重要となります。
足は体全体の負荷が大きくかかる部位です。些細な怪我であっても適切に対処しないと、負荷がかかりやすくなってしまい、多くの障害を招いてしまう危険性があります。治療後は動作改善を目的としたリハビリテーションを行う必要があり、全身のバランスが崩れないように、総合的なアプローチを行うことが重要となります。
足の仕組み
足は小さな骨が組み合わさり、多数の靭帯や腱が支えています。筋肉が少ないため、体重の増加や着地時の衝撃によって怪我が起こりやすい部位です。そのため、日頃の些細な事故やスポーツ中の怪我などによって足関節に異常が生じる方もよく見られます。治療は保存療法が基本ですが、筋肉量が少ないため、強くひねってしまうと脱臼や骨折など手術が必要になることもあります。
足部(くるぶしの下、かかとからつま先までの部分)は、縦横に緩やかなアーチを描いており、この構造によって地面からの衝撃の負担を軽減しています。そのため、このアーチに異常が起きた場合、足へかかる負担が大きくなり、変形や痛み、バランスの乱れ、転倒リスクなど様々な問題が起こりやすくなります。
よくある症状
- 足関節に強い痛みが生じる
- 坂道を歩いていると痛みを感じる
- 立ち上がり・歩き始めに強い痛みが現れる
- 腫れが生じる
- 皮下出血が起こる
- つま先立ちが難しくなる
- くるぶしの内側・外側が痛い
など
捻挫では痛みが生じますが、腫れが生じないケースもあります。数日経てば症状が治まる場合もありますが、痛みが少しずつ増していき、長期間続くこともあります。
主な疾患
足関節捻挫・足関節骨挫傷・足関節(脱臼)骨折
 足関節に起きた強い捻挫や骨折は、靭帯の損傷に繋がります。この怪我は、足首の外側をひねることで起こりやすく、特に転倒やスポーツでよく見られます。靭帯損傷の程度は多岐にわたり、靭帯が伸び切ってしまうこともあれば、一部が断裂してしまうこともあります。また、靭帯が引っ張られることで、小さな骨が剥がれるような骨折(剥離骨折)が起こることもあります。こうした怪我はレントゲンでは確認できないケースが多く、エコーやMRIを用いて確認することが必要です。重症の場合、皮下出血により患部が青紫色に変色するケースもあります。
足関節に起きた強い捻挫や骨折は、靭帯の損傷に繋がります。この怪我は、足首の外側をひねることで起こりやすく、特に転倒やスポーツでよく見られます。靭帯損傷の程度は多岐にわたり、靭帯が伸び切ってしまうこともあれば、一部が断裂してしまうこともあります。また、靭帯が引っ張られることで、小さな骨が剥がれるような骨折(剥離骨折)が起こることもあります。こうした怪我はレントゲンでは確認できないケースが多く、エコーやMRIを用いて確認することが必要です。重症の場合、皮下出血により患部が青紫色に変色するケースもあります。
治療を受けずに放置していると、慢性的に足首が不安定な状態となる慢性足関節不安定症に至り、軟骨の損傷・変形性足関節症に至ることがあるため、早期受診・早期治療が大切です。骨折はしていなかったとしても、痛みや腫れが強い場合はギプスや松葉杖、シーネを利用することが多いです。こうした取り組みにより、2〜4週間ほどで症状の改善が期待できます。また、骨折までは至っておらず、骨内部が損傷して出血を起こしている骨挫傷と呼ばれる状態になっているケースもあります。骨挫傷の診断はレントゲンではできないため、MRIが必要となります。
アキレス腱断裂
アキレス腱は、ふくらはぎからかかとまで伸びる大きな腱です。重い荷物を持った際やスポーツでの着地時に損傷しやすい特徴があり、特に運動不足の30~50代に起こりやすいです。また、子どもも運動会などで発症するケースが見られます。診断は診察やエコーで行います。治療は、ギブスなどを用いた保存的治療と断裂部位を縫合する手術治療の2つに分けられます。保存治療は通院のみで手軽に行えますが、治療期間が長期になるため筋力低下や可動域の制限が生じ、再断裂が起こりやすい欠点があります。ただし、早いうちからリハビリテーションに取り組むことで、十分な改善が期待できることが多いです。いずれの治療も利点・欠点があり、患者様の生活習慣やスポーツ活動の内容、既往歴、希望などを基に治療法を決定します。また、どちらの治療法を選んでも、回復レベル・後遺症リスクを低下させるためにはリハビリテーションが必要です。
変形性足関節症
足は体重を支え、立つ・歩くなどの動作にも欠かせない部位ですが、過剰な負担がかかってしまうと、軟骨の摩耗や骨の変形を招く恐れがあります。また、軽度な捻挫や骨折などの外傷も変形を進めるリスク要因です。特に、骨折はしっかり治しておかないと、関節にかかる負担が増加し、変形を進めるリスクが高くなります。足に怪我を負ってしまった場合、こうしたリスクも視野に入れてすぐに整形外科で検査・治療を受けましょう。
外反母趾・扁平足
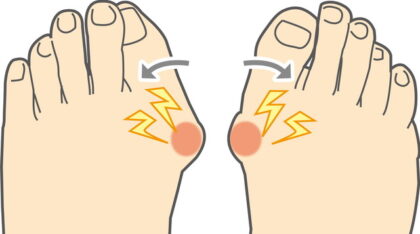 変形が長期間に及ぶことで発症する疾患です。足は、多くの靭帯と小さな骨から構成されており、縦横に緩やかなアーチを描いた形をしています。しかし、ハイヒールを長期間履き続けるなどが原因で、足先に負荷がかかると足の骨が変形します。これにより外反母趾や>扁平足を発症します。他にも加齢や先天的な問題で発症することもあります。
変形が長期間に及ぶことで発症する疾患です。足は、多くの靭帯と小さな骨から構成されており、縦横に緩やかなアーチを描いた形をしています。しかし、ハイヒールを長期間履き続けるなどが原因で、足先に負荷がかかると足の骨が変形します。これにより外反母趾や>扁平足を発症します。他にも加齢や先天的な問題で発症することもあります。
外反母趾では、足の親指が小指側に曲がり、「く」の字のように変形します。こうして足のアーチが崩れてしまうと、足にさらに負担がかかり、痛みや腫れなどを生じ歩行に支障が起こることがあります。悪化した場合は手術が必要になることもあります。
痛風
 痛風は、高尿酸血症によって起こる発作です。尿酸が結晶となり、親指の付け根や他の関節部に溜まることで炎症が起こり、激しい痛みが現れます。診断にはレントゲン検査・血液検査を行います。発作時は痛み止めや抗炎症剤が効果的ですが、内服薬を用いて尿酸値を少しずつ下げていくことも必要です。また、食事療法も有効で、プリン体を多く含む食事はできる限り控え、水分をしっかり摂取しましょう。痛風患者は腎機能が低下しやすいため、生活習慣病の検査も欠かせません。
痛風は、高尿酸血症によって起こる発作です。尿酸が結晶となり、親指の付け根や他の関節部に溜まることで炎症が起こり、激しい痛みが現れます。診断にはレントゲン検査・血液検査を行います。発作時は痛み止めや抗炎症剤が効果的ですが、内服薬を用いて尿酸値を少しずつ下げていくことも必要です。また、食事療法も有効で、プリン体を多く含む食事はできる限り控え、水分をしっかり摂取しましょう。痛風患者は腎機能が低下しやすいため、生活習慣病の検査も欠かせません。
足の慢性的な障害
(オーバーユース症候群)
 足を酷使すると痛みが起こりますが、柔軟性や筋力低下も考えられます。痛みが起こる場所によって診断名は異なります。炎症は、足の腱やアキレス腱、後脛骨筋の付着部に起こりやすいです。そのため、治療とともに負荷がかかりにくいような動作トレーニング、機器を用いた物理療法も重要です。
足を酷使すると痛みが起こりますが、柔軟性や筋力低下も考えられます。痛みが起こる場所によって診断名は異なります。炎症は、足の腱やアキレス腱、後脛骨筋の付着部に起こりやすいです。そのため、治療とともに負荷がかかりにくいような動作トレーニング、機器を用いた物理療法も重要です。
足のスポーツ障害
(シーバー病、足底腱膜炎など)
シーバー病
スポーツに励む小学生などによく見られる骨端症で、踵の骨の後方に痛みが起こります。
足底腱膜炎
足底腱膜炎は、成人によく見られる疾患で、足底筋膜付着部(足裏の膜が踵に付着する箇所)に痛みが起こります。アーチの崩れや地面からの衝撃、アキレス腱が硬いことなどによって、足底筋膜に過剰な負荷がかかることで起こります。当院では、負荷を軽減するために、インソールなどを用いた装具療法、理学療法、拡散型圧力波治療器を用いた治療などを早期から実施しています。
診断
レントゲン
 身体への負担が少ないX線を照射して、骨の変形や骨折などの形態異常の有無、リウマチ性の変化、腫瘍性病変や壊死がないかなどを確認します。
身体への負担が少ないX線を照射して、骨の変形や骨折などの形態異常の有無、リウマチ性の変化、腫瘍性病変や壊死がないかなどを確認します。
超音波検査
超音波を照射することで、靭帯や腱、筋肉などの軟部組織の状態、炎症の有無などをリアルタイムで確認できます。
MRI
軟部組織の緩みや損傷が確認される場合、MRI検査で詳しく検査することがあります。骨挫傷はレントゲンでは捉えきれないため、MRI検査が必要となります。
必要な場合、連携している検査機関にご案内します。
治療
安静
完治までは患部をギプスやサポーター、シーネなどで安定させる、松葉杖を用いて体重がかからないようにするなど、安静にすることが大切です。
薬物療法
 激しく痛む場合、鎮痛剤の使用、ステロイドの局所注射などを実施します。
激しく痛む場合、鎮痛剤の使用、ステロイドの局所注射などを実施します。
理学療法や物理療法
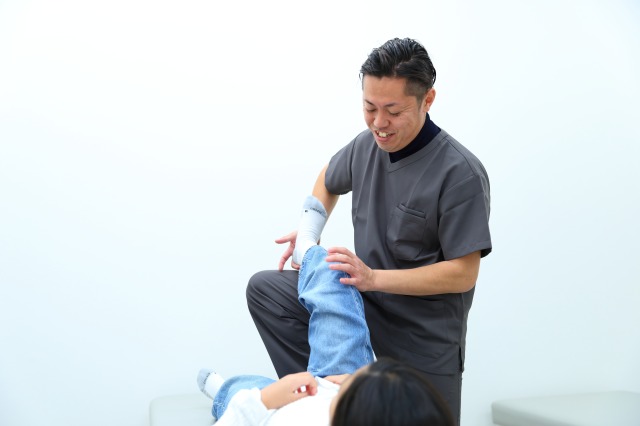 まずは物理療法で炎症を抑えていき、痛みを緩和させます。その後、状態に応じた適切な運動療法を実施します。足関節は体重を支える重要な部位なので、再発を予防するためにストレッチや筋力・バランスを高めるトレーニングなどが重要です。また、機器を用いた物理療法も有効です。
まずは物理療法で炎症を抑えていき、痛みを緩和させます。その後、状態に応じた適切な運動療法を実施します。足関節は体重を支える重要な部位なので、再発を予防するためにストレッチや筋力・バランスを高めるトレーニングなどが重要です。また、機器を用いた物理療法も有効です。
装具療法
外反母趾や扁平足の症状改善・進行抑制には、インソール(足底板)などを用いて足のアーチをサポートすることが有効です。装具は専門業者と相談して、オーダーメイドで作成可能です。
姿勢指導
姿勢を正すトレーニングは、痛みの緩和だけでなく、再発予防にも繋がります。また、全身状態の大幅な改善も期待できます。
足の疾患は、治療後の
セルフケアも重要です
 足は一度変形すると、患者様ご自身で改善することは非常に難しいです。特に、足のアーチが体重を支えるのに不可欠な部位で、改善・再発予防には専門医による治療とリハビリが欠かせません。足の疾患は治療だけでなく、その後のケアやリハビリが大切です。軽い捻挫だと思って放置していると、重大な後遺症が残ってしまう恐れもあるので、違和感や痛みなど何か気になることがあれば、お気軽に当院までご相談ください。
足は一度変形すると、患者様ご自身で改善することは非常に難しいです。特に、足のアーチが体重を支えるのに不可欠な部位で、改善・再発予防には専門医による治療とリハビリが欠かせません。足の疾患は治療だけでなく、その後のケアやリハビリが大切です。軽い捻挫だと思って放置していると、重大な後遺症が残ってしまう恐れもあるので、違和感や痛みなど何か気になることがあれば、お気軽に当院までご相談ください。




















